Néoplasie pulmonaire : ce qu’il faut savoir
La néoplasie pulmonaire, communément appelée cancer du poumon, représente l’une des principales préoccupations de santé publique dans le monde. Cet article vise à fournir une compréhension approfondie de cette maladie complexe, en abordant ses causes, symptômes, méthodes de diagnostic et options de traitement.
Nous explorerons également les avancées récentes dans la recherche et le traitement de la néoplasie pulmonaire, offrant espoir et nouvelles perspectives aux patients. Notre objectif est d’apporter des informations claires et fiables pour mieux comprendre cette pathologie, ses défis et les moyens de la gérer efficacement.
Comprendre le Cancer du Poumon
Le cancer du poumon est l’un des cancers les plus courants et mortels dans le monde. Cette section vise à clarifier les différents types de néoplasie pulmonaire, leurs caractéristiques et les symptômes les plus courants.
Définition et Types de Néoplasie Pulmonaire : carcinome pulmonaire à petite cellule et carcinomes non à petites cellules
La néoplasie pulmonaire, ou cancer du poumon, se développe à partir des cellules des poumons. Il existe plusieurs types, notamment l’adénocarcinome pulmonaire, qui représente environ 40 % de tous les cancers du poumon. Le carcinome pulmonaire, une autre forme, se divise en deux catégories principales : les carcinomes à petites cellules (CPC) et les carcinomes non à petites cellules (CNPC), ces derniers étant plus courants.
Symptômes et Signes Précurseurs
Les symptômes du cancer du poumon peuvent inclure une toux persistante, des douleurs thoraciques, une respiration sifflante et une perte de poids inexpliquée. Cependant, dans les premiers stades, le cancer du poumon peut ne présenter aucun symptôme, ce qui rend le diagnostic précoce difficile. Une étude a révélé que 25 % des patients diagnostiqués ne présentent aucun symptôme, leur cancer étant souvent découvert lors d’examens pour d’autres conditions.
Diagnostic et Évaluation
Le diagnostic précoce du cancer du poumon est crucial pour améliorer les chances de survie. Cette section se concentre sur les méthodes de détection et les examens utilisés pour évaluer l’étendue de la maladie.
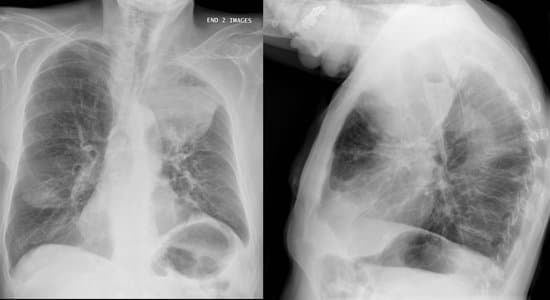
Détecter la Néoplasie Pulmonaire
Le diagnostic du cancer du poumon débute généralement par une radiographie thoracique, suivie de méthodes d’imagerie plus avancées comme la tomodensitométrie (TDM). Pour les cas suspects, une biopsie est effectuée pour confirmer le diagnostic. Il est estimé qu’environ 70 % des cancers du poumon sont diagnostiqués à un stade avancé, soulignant l’importance du dépistage précoce.
Techniques d’Imagerie et Tests
La TDM et la tomographie par émission de positons (TEP) sont cruciales pour l’évaluation de la maladie. La TEP, en particulier, aide à détecter les métastases à distance. La bronchoscopie est également utilisée pour visualiser l’intérieur des voies aériennes et détecter les lésions. Des études montrent que la TEP peut améliorer l’exactitude du diagnostic de stade dans 40 % des cas.
Comprendre les Stades du Cancer du Poumon
Le stade du cancer du poumon au moment du diagnostic est un facteur déterminant pour le pronostic et le choix du traitement. Cette section explore les différents stades de la maladie et leur impact.
Néoplasie Pulmonaire Stade 4 et Autres Stades
Le cancer du poumon est classé du stade I (le plus précoce) au stade IV (le plus avancé). Le stade IV est caractérisé par une propagation extensive, avec des taux de survie à 5 ans inférieurs à 10 %. Les stades précoces présentent des taux de survie significativement plus élevés, d’où l’importance d’un diagnostic précoce.
Metastase et Propagation
Les métastases du cancer du poumon se produisent souvent dans le cerveau, les os, le foie et les glandes surrénales. Environ 40 % des personnes diagnostiquées avec un cancer du poumon ont déjà des métastases. La compréhension de la propagation du cancer est essentielle pour déterminer les options de traitement appropriées.
Traitements et Approches Thérapeutiques
Le traitement du cancer du poumon a évolué au fil des années, offrant désormais une gamme d’options adaptées aux différents stades et types de la maladie. Cette section aborde les méthodes conventionnelles et les avancées récentes dans le traitement de la néoplasie pulmonaire.

Options de Traitement Standard
Les traitements standards pour le cancer du poumon incluent la chirurgie, la chimiothérapie, la radiothérapie et les thérapies ciblées. La chirurgie est souvent utilisée dans les stades précoces, avec des taux de survie à 5 ans pouvant atteindre 70-90 % pour les stades I et II. La chimiothérapie, utilisée soit comme traitement principal soit en complément, montre une amélioration du taux de survie de 4 à 5 % à 5 ans pour les stades avancés.
Innovations et Traitements Expérimentaux
Les traitements récents comme l’immunothérapie ont révolutionné le traitement du cancer du poumon avancé. Par exemple, les inhibiteurs de checkpoint immunitaire ont montré une amélioration de la survie globale avec un taux de réponse d’environ 20 %. Les thérapies ciblées, utilisant des médicaments qui ciblent des mutations spécifiques, ont également démontré une efficacité, notamment dans les cas d’adénocarcinomes avec mutations EGFR.
Vivre avec un Cancer du Poumon
Vivre avec un diagnostic de cancer du poumon est un défi à la fois physique et émotionnel. Cette section fournit des informations sur la gestion des symptômes, le soin palliatif et l’impact psychologique de la maladie.
Gestion des Symptômes et Soin Palliatif pour la maladie
Le soin palliatif est essentiel pour améliorer la qualité de vie des patients atteints de cancer du poumon avancé. Il se concentre sur la réduction de la douleur, des symptômes et du stress lié à la maladie. Par exemple, la gestion de la douleur thoracique et de l’essoufflement peut impliquer des traitements médicamenteux et non médicamenteux, aidant 70 % des patients à mieux gérer ces symptômes.
Impact Psychologique et Soutien
L’impact psychologique du cancer du poumon est profond, avec des incidences élevées de dépression et d’anxiété parmi les patients. Les études indiquent que jusqu’à 40 % des patients atteints de cancer du poumon éprouvent une détresse psychologique significative. Le soutien psychologique, les groupes de soutien et les thérapies comportementales jouent un rôle crucial dans la gestion de ces aspects.
Facteurs de Risque et Prévention
Bien que le cancer du poumon soit souvent associé au tabagisme, d’autres facteurs de risque et mesures préventives sont essentiels à connaître. Cette section explore les causes connues du cancer du poumon et les stratégies de prévention.
Causes et Facteurs de Risque
Le tabagisme est le facteur de risque le plus important, responsable d’environ 85 % des cas de cancer du poumon. D’autres facteurs incluent l’exposition à l’amiante, la pollution de l’air et les antécédents familiaux. Par exemple, les fumeurs ont 15 à 30 fois plus de risques de développer un cancer du poumon que les non-fumeurs.
Il est important d’entreprendre une démarche de sevrage tabagique pour limiter les risques d’avoir un cancer des poumons. Afin d’y arriver, il est entre autres recommandé de se renseigner sur les effets du tabac sur le comportement.
Prévention et Dépistage Précoce
La prévention du cancer du poumon passe par l’arrêt du tabac, une réduction de l’exposition aux polluants et un mode de vie sain. Le dépistage précoce, en particulier chez les personnes à haut risque, peut réduire la mortalité de 20 %. Les programmes de dépistage utilisent généralement des scanners à faible dose pour détecter les cancers à un stade précoce.

Recherche et Évolutions Futures
La recherche sur le cancer du poumon progresse rapidement, ouvrant la voie à de nouvelles thérapies et améliorations des approches de traitement. Cette section met en lumière les avancées récentes et les perspectives d’avenir dans la lutte contre la néoplasie pulmonaire.
Avancées Scientifiques et Cliniques
Les progrès scientifiques dans la compréhension du cancer du poumon ont été significatifs ces dernières années. Par exemple, la découverte de mutations génétiques spécifiques, comme les mutations EGFR ou ALK, a conduit au développement de thérapies ciblées. Ces thérapies montrent des taux de réponse améliorés par rapport à la chimiothérapie traditionnelle, avec des taux de réponse pouvant atteindre 70 % chez les patients présentant certaines mutations. En outre, la recherche sur l’immunothérapie continue de progresser, avec des études montrant une augmentation de la survie médiane pour certains patients de 12 à 25 mois.
Témoignages et Études de Cas
Les témoignages de patients et les études de cas jouent un rôle crucial dans la compréhension de l’efficacité des traitements et de l’impact du cancer du poumon sur la vie quotidienne. Par exemple, des études de cas sur l’immunothérapie ont révélé des améliorations notables de la qualité de vie, avec des réductions significatives des symptômes et des effets secondaires par rapport aux traitements traditionnels. Ces témoignages aident également à orienter la recherche future et à fournir un aperçu des besoins et préoccupations des patients.
Conclusion
En conclusion, bien que le cancer du poumon reste l’un des plus grands défis de la santé publique moderne, les avancées dans la compréhension, le diagnostic et le traitement de la néoplasie pulmonaire offrent un nouvel espoir. Les progrès dans les thérapies ciblées et l’immunothérapie, ainsi que l’amélioration des techniques de dépistage précoce, ont considérablement amélioré les perspectives pour les patients. Cependant, la prévention, notamment par l’arrêt du tabac et la réduction de l’exposition aux polluants, reste essentielle. À mesure que la recherche continue de progresser, il est crucial de maintenir une sensibilisation et une éducation constantes sur les facteurs de risque, les options de traitement et les stratégies de gestion du cancer du poumon. Enfin, le soutien continu des patients, tant sur le plan médical que psychologique, est indispensable pour améliorer la qualité de vie et les résultats à long terme.
FAQ
Quels sont les premiers symptômes d’un cancer du poumon ?
Les premiers symptômes du cancer du poumon peuvent inclure une toux persistante, des changements dans la toux habituelle, l’essoufflement, et des douleurs thoraciques. D’autres signes précoces peuvent être la présence de sang dans les crachats, une perte de poids inexpliquée et une fatigue constante.
Qu’est-ce que ça veut dire néoplasie ?
Néoplasie désigne la formation anormale de nouvelles cellules dans le corps, pouvant mener à une tumeur. Cette croissance anormale peut être bénigne (non cancéreuse) ou maligne (cancéreuse), et nécessite souvent une évaluation médicale pour déterminer sa nature.
Quelle espérance de vie avec un cancer du poumon non opérable ?
L’espérance de vie avec un cancer du poumon non opérable varie en fonction du stade de la maladie, de la santé générale du patient et de la réponse aux traitements comme la chimiothérapie ou l’immunothérapie. En général, les stades avancés ont une espérance de vie plus limitée, souvent inférieure à 5 ans, mais cela dépend fortement des caractéristiques individuelles de chaque cas.
Quelle est l’espérance de vie avec un cancer du poumon ?
L’espérance de vie pour un patient atteint de cancer du poumon dépend du stade auquel la maladie est diagnostiquée et de son type, avec des taux de survie plus élevés pour les stades précoces. En moyenne, les taux de survie à 5 ans varient de 10 à 20 % pour les stades avancés et jusqu’à 70 % ou plus pour les stades précoces, surtout si le cancer est localisé et traitable.
Comment savoir si on a un cancer ?
Pour savoir si on a un cancer, il est nécessaire de subir des examens médicaux et des tests de diagnostic, comme des analyses sanguines, des radiographies, des biopsies ou des IRM, sur recommandation d’un médecin. Les symptômes seuls ne suffisent pas à diagnostiquer un cancer, car ils peuvent être communs à de nombreuses autres conditions médicales.